がん検診には、公共機関から案内があるものから、様々な病院・クリニックが提供している人間ドックまで、多くの種類があります。
採血でわかる腫瘍マーカー、レントゲン・CT・超音波などの画像検査、内視鏡検査や尿を線虫に解析してもらったりなどです。
では「科学的にがんの死亡率が下がった」と証明された検査はどのくらいあるのでしょうか。
実はまだ5種類のがんのみにとどまっています。
では、人間ドックなどで行われる様々な検査は本当に意味がないものでしょうか?
今回は様々ながん検診について、解説していきたいと思います。
日本で本当に「死亡率を下げる」エビデンスがあるがん検診は5種類のみ
科学的根拠(エビデンス)に基づき、国が「受診することでがんによる死亡率が下がる」と太鼓判を押しているのは、「胃・肺・大腸・乳・子宮頸」の5つのがん検診のみです。
これら以外(PET検査、腫瘍マーカーのみ、線虫検査など)は、現時点では「死亡率減少」を証明する十分なデータが不足しており、あくまで「任意」の健康管理と位置づけるべきです。
この5つのがん検診は、このエビデンスに基づいて公的機関から一定の年齢になったら、検査を受けるように案内されます。
現在のがん検診の推奨は?
主に以下の3点が基本的な考えになると思います。
- 「対策型検診」の5項目が最優先:公共機関(自治体)が提供する5大がん検診は、費用対効果が極めて高く、科学的根拠が最も強固です。
- 「早期発見」と「過剰検査・診断」の区別が必要:「見つかる」ことと「命が助かる」ことは別。最新の自由診療検査には、がんがない状態でも異常が出る場合があり、がんの疑いとして「過剰検査・診断のリスク」も含まれます。
- 推奨は「基本の5項目+ピロリ菌(胃がんリスク)」:死亡率低下を最優先するなら、基本の5項目を定期受診し、胃がんに関しては一度「ピロリ菌検査」を行い、ピロリ菌がいるようなら除菌治療を検討するのが現時点での最適解です。

がん検診の不都合な真実
がん検診には2つ種類があります。
- 対策型検診: 国が推奨し、自治体が実施するもの。「集団全体の死亡率を下げる」ことが目的。
- 任意型検診: 人間ドックなどの自由診療。「個人の安心や嗜好」が目的。
私たちが「本当に死にたくない」と思うなら、必ず受けるべきは「対策型検診」の方です。
厚生労働省の指針では、次の比較表にある5つが科学的に死亡率を下げると評価されています。
エビデンスを優先すると、現在の様々な検査の大部分はまだ科学的な証明は得られていません。
任意型の検診は「安心を得る」目的が主です。
- 「最新=最良」ではない
- 死亡率減少が証明されているのは「5大がん検診」のみ
- 自由診療の検査(PET等)は「安心を買う」もの
推奨される5大がん検診(比較表)
| 項目 | 対象年齢 | 検査方法 | 推奨頻度 | 死亡率減少効果 |
| 胃がん | 50歳〜 | X線 or 内視鏡 | 2年に1回 | ◎ 確実 |
| 肺がん | 40歳〜 | 胸部X線/喀痰 | 1年に1回 | ◎ 確実 |
| 大腸がん | 40歳〜 | 便潜血検査 | 1年に1回 | ◎ 確実 |
| 乳がん | 40歳〜 | マンモグラフィ | 2年に1回 | ◎ 確実 |
| 子宮頸がん | 20歳〜 | 細胞診 | 2年に1回 | ◎ 確実 |
費用と受診方法の比較
がん検診の費用は、以下のようになっているのが多いです。
人間ドックのオプションに様々ながん検診の検査があるので費用も高額になることがあります。
- 自治体検診: 0円〜2,000円程度(公費負担。最も推奨)
- 職域検診: 健保補助により安価(福利厚生を活用)
- 人間ドック: 4万〜10万円以上(オプション過多に注意)
費用面などの比較表
| 項目 | 自治体がん検診 | 職域(会社)健診 | 人間ドック |
| 運営主体 | 市区町村 | 健康保険組合 | 民間クリニック |
| 費用目安 | 0円〜2,000円 | 無料〜5,000円 | 40,000円〜150,000円 |
| エビデンス | 非常に高い(厳選) | 高い(法定項目) | 検査によりバラバラ |
| メリット | 最安値で命を守れる | 自己負担が少なく手軽 | 待ち時間が短く快適 |
| デメリット | 日程・場所が固定 | 項目が最低限 | 不要な再検査が増える |
各検診項目の評価とおすすめの選び方
大腸がん検診:便潜血
最も手軽で効果が高い検診です。2日の採便だけで、死亡率を約30%下げるとされています。
最も重要なのは、「便潜血陽性になったら、精密検査(大腸カメラ)を必ず受ける」ことです。
便潜血を受ける割合は日本全体の適正年齢の人で、まだ20%前後といわれています。
さらに便潜血陽性になっても約30%は精密検査を受けないと報告されています。
ここを増やしていければ、さらに死亡率が減る可能性があります。
では、大腸カメラを検診としてやってみたらどうでしょうか。
アメリカではすでにその体制で行われており、大腸がんの死亡率は減少し続けています。
日本で行う場合、検査する人員・機材の問題、及び検査による事故率が稀とはいえ許容されるかどうかの問題もあり、まだ実現には時間がかかると思われます。
現状、無症状者には便潜血陽性者に限定して、確実に大腸カメラを実施していくのが一番の方法になっています。
より細かく解説している記事はこちらになります→便潜血検診で大腸がんを早期に見つけよう
胃がん:バリウム検査・内視鏡
バリウム検査は40歳以上から1年に1回の検査が推奨されています。
50歳以上になると引き続きバリウム検査を1年に1回行うか、または2年に1回のペースで胃カメラで確認することが推奨されています。
がんを直接見つける検査ではありませんが、胃がんの原因となっている「ピロリ菌」に対しての検査(血液検査、便検査、尿素呼気試験、胃カメラ)を一度受けておくと、リスク管理として完璧です。
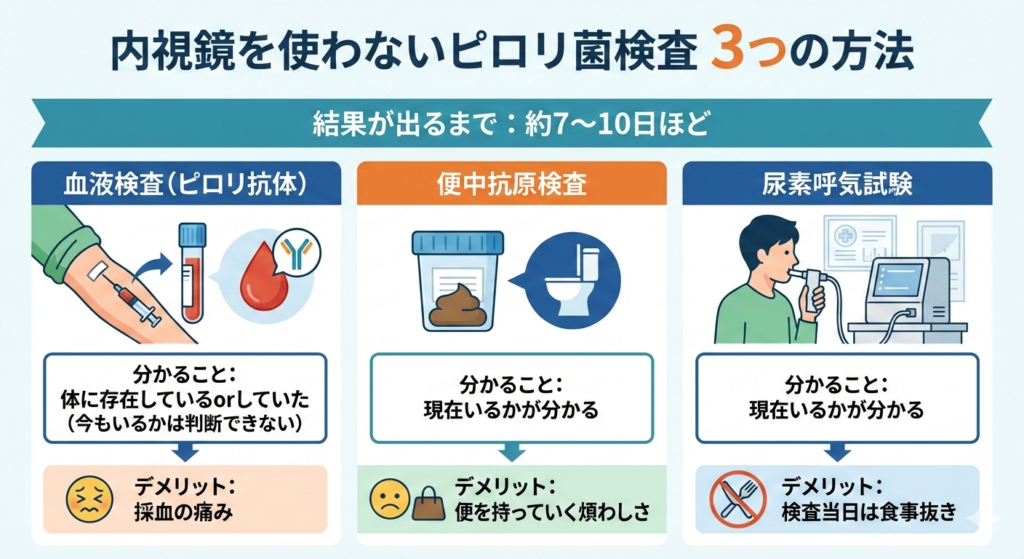
ピロリ菌がいるようなら、投薬での除菌治療をしましょう。
胃がん検診やピロリ菌関連に関しては、こちらの記事でも詳しく解説しています。
肺がん検診:胸部Xpと痰の細胞診検査
胸部Xpが中心の検査です。日本の研究では肺がんの死亡率が約20-30%低下したと報告されています。
喫煙者を中心に痰がでる人は、痰の中にがん細胞があるかどうか調べる喀痰細胞診検査を併用できます。
早期がんを見つけるという意味では、胸部Xp1枚で見つけられるかはなかなか難しいのが実情です。
また喀痰にがん細胞がでにくい肺がんもあり、この2つの検査で肺がんをすべて網羅するのは難しいとも感じています。
とはいえ、検診の基本原則である「短時間でたくさんの人に利用できる」、「コストが安い」、「検査の害がない」のが当てはまる検査も限られているので、これが現実的なところです。
早期肺がんを見つけるには胸部CTが良いと思います。
ただし、被ばく量がXpの100倍あること、がんではない微小な病変も見つけてしまい、結果的に過剰検査となる経過観察判定の人が増える懸念もあります。
乳がん:マンモグラフィーと超音波検査
検診で行われているのは、触診などに加えてマンモグラフィーという特殊なXp撮影を行います。
乳房をつぶして、広げて撮影するので痛みを伴う人もいます。
他に超音波検査で乳腺の状態を見ることもできます。
マンモグラフィーと乳腺超音波検査を組み合わせれば、早期の乳がんも検出できる可能性があります。
子宮頸がん:細胞診、HPVワクチン、経膣超音波検査
20代から受けるべき検診の1つです。近年はHPV検査の併用も有効性が高いとされています。
死亡率も平均70%減少させる効果があると報告されています。
経膣超音波検査も組み合わせれば、他の疾患も拾い上げることができるかもしれません。
HPVワクチンも子宮頸がんの予防に効果はあります。
ただワクチンの副反応の懸念もゼロにはできないのが現状です。ワクチンを行うかどうか、受ける本人の価値観に合わせて検討しましょう
人間ドックに含まれるその他の検査:PET、線虫検査や腫瘍マーカーなどについて
画像検査で一番広範囲に確認できるのは、FDG-PETCT検査だと思います。
脳以外の全身をうつすことができ、1回で終わるのが利点です。
一部のがん(胃がんや前立腺がん、腎細胞がん)は見えにくいとされていますが、10㎜以上のサイズがあれば異常として検知されることが多いです。
欠点はがん以外でも陽性(例:肺炎、肺結核、サルコイドーシス)になることある、費用が高い、被ばく量も多めという点が挙げられます。
またFDGは糖分を使っている検査なので、糖尿病で血糖が高すぎる人には検査ができない場合があります。
手軽に全身を画像検査できるという点は大きな利点です。
費用面や結果をどう解釈するかは、個人の価値観にゆだねられるので、受ける場合は結果が悪かった時のことまで考えましょう。
最近話題の「線虫がん検査」や「血液1滴でわかる」といった検査は、「がんがある可能性」は示唆しますが、「その検査で死亡率が下がった」という臨床データはまだ不十分です。
血液検査で測定する腫瘍マーカーについても、腫瘍マーカーの種類によって上昇しやすいがんの種類が決まっていますが、そのがん以外でも上昇することもよくあります。
PET-CTも含めて、あくまで一つのきっかけ作りであり、これらで「陽性」と出ても、結局は「5大がん検診」のような画像診断や組織検査を受ける必要があります。
まとめとネクストアクション
がん検診の現在の状況と効果、人間ドックに含まれる検査も含めて解説しました。
人間ドックなどで行う検査は、あくまで「きっかけの一つ」にするのがよいでしょう。
一定の年齢になったら公共機関からの検診は最低限受ければ、効果的ながんチェックができていることになります。
家族歴などあるようなら、さらにCTや超音波検査などを併用してより細かくチェックしていきましょう。
生活習慣病などで定期通院している人でも、病院に通院しているからと、検診をおろそかにしてしまう人もいます。
通常の診察とがんのチェックは別物なので、がんの心配をするなら忘れずに対策型検診は最低限受けるようにしていきましょう
まず確認することは↓↓
- まずは自治体のクーポンを確認する
- 「とりあえずPET」より「毎年の便潜血」
- 検診後の「精密検査」こそが命を救う本番
がんに絶対にならない方法はありませんが、手遅れになる前に発見できれば治療できる方法もあります。
人間ドックもうまく使いながら、自分の体のチェックを行っていきましょう。
情報源(一次情報・統計)
関連記事:
・レントゲンやCTって毎日撮影しても大丈夫?現役の医師が解説します。
・健診で行う腹部超音波検査(エコー検査)でわかること:いつごろからやった方がいい? 食事したら検査できないの? ほんとうに痛くない?
・


コメント